Spis treści:
- Co to jest niepłodność?
- Badanie nasienia
- Przyczyny niepłodności męskiej
- Badania
- Terapia
- Podsumowanie
Co to jest niepłodność?
Światowa Organizacja Zdrowia (World Health Organization, WHO) definiuje niepłodność jako "niemożność uzyskania ciąży u seksualnie aktywnej pary niestosującej jakiejkolwiek antykoncepcji przez okres co najmniej 1 roku pożycia". Już od dawna zaburzenie to zostało przez WHO uznane za jednostkę chorobową i umieszczone w Międzynarodowej Klasyfikacji Chorób i Problemów Zdrowotnych (International Classification of Diseases and Related Health Problems - w skrócie ICD). W ostatniej rewizji ICD-10 z 2008 roku (jesienią 2018 ukaże się kolejna, już 11 weryfikacja), wpisana jest pod numerami: N46 - męska oraz N97 - kobieca (z rozszerzeniami przyczynowymi: N97.0 - 97.9). Oznacza to także, że niepłodność podlega takim samym algorytmom postępowania jak inne choroby u człowieka.
Brak ciąży jest problemem społecznym i dotyka wszystkie pary, niezależnie od rasy, miejsca zamieszkania i statusu socjo-ekonomicznego. Dane epidemiologiczne wskazują, że w skali światowej dotyczy jednej szóstej wszystkich par. Szacuje się, że liczba związków dotkniętych niepłodnością na świecie wynosi 60-80 mln i wykazuje tendencję wzrostową o 2 mln/rok kolejnych przypadków. W oparciu o analizy medyczne przyjęto, że w równym stopniu, tj. po około 40% przypadków, przyczyną niepłodności jest czynnik męski, jak i żeński, pozostałe 20% dotyczy obojga partnerów. Upraszczając zatem statystycznie problem, w ustalaniu odpowiedzialności za niepłodność pary należy przyjąć równy rozkład (po 50%) u obojga partnerów. Oznacza to, że zawsze przyczyny bezdzietności należy równoczasowo analizować po obu stronach, najlepiej przez jeden zespół specjalistów w tym samym ośrodku. Stąd też klarowne wytyczne wszystkich towarzystw naukowych i zespołów badawczych zajmujących się problemem niepłodności , że mężczyzna z niepłodnej pary jest diagnozowany jest przez androloga równolegle do działań ginekologa u jego partnerki.
Diagnostykę niepłodności rozpoczyna się, zgodnie z definicją WHO, po roku starań. Wyjątek stanowią mężczyźni z ewidentnym wywiadem medycznym dotyczącym chorób układu moczowo-płciowego (wady rozwojowe, niezstąpienie jąder, zapalenia, urazy, nowotwory), gdzie weryfikacja powinna mieć miejsce na wstępie, o ile nie była przeprowadzona wcześniej (po 18 roku życia, po zakończeniu terapii). Także kryterium wieku metrykalnego jest istotnie ważny. Po stronie czynnika żeńskiego wiek 38 i więcej lat jest nakazem do diagnostyki bez zbędnej zwłoki z uwagi na biologię starzenia się organizmu. Opublikowane badania naukowe wskazują, że i u mężczyzny osobniczy potencjał płodności zaczyna zmniejszać się już po 35 roku życia. Analizy demograficzne informują o zjawisku t.zw. późnego ojcostwa, które zaczyna dominować w społeczeństwach typu zachodniego, czyli także w Polsce. Zatem, warto rozważyć zasadę, żeby jeszcze przed staraniem o ciążę wykonać badanie nasienia, co pozwoli uniknąć późniejszej niepotrzebnej straty czasu i bolesnego często rozczarowania.
Badanie nasienia
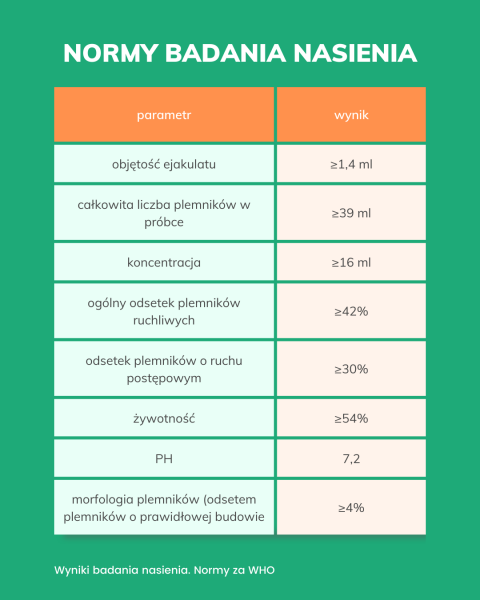
Podstawowym badaniem określającym potencjał osobniczej płodności mężczyzny jest dwukrotnie wykonana, najlepiej w odstępie 3-miesięcznym, ocena nasienia wraz z posiewem. Związane jest to z czasem spermatogenezy i spermiogenezy, która w przybliżeniu zajmuje taki okres. Warunki pobrania próbki, badania i interpretacji określa instrukcja WHO, aktualnie obowiązująca wersja opublikowana była w 2010 roku. Próbkę nasienia pozyskuje się po co najmniej 48 godzinnej wstrzemięźliwości, nie przekraczając tygodnia abstynencji. W nasieniu nie powinno być bakterii ani grzybów – taki posiew określamy jako jałowy.
Ocena laboratoryjna próbki nasienia określana jest terminami:
- Normospermia – prawidłowy skład nasienia
- Hypospermia – mała objętość ejakulatu
- Aspermia, Aejakulacja – brak ejakulatu w ogóle
- Oligozoospermia – obniżenie ilości plemników
- Azoospermia – brak plemników w próbce nasienia
- Asthenozoospermia – upośledzenie w zakresie ruchu plemników
- Nekrozoospermia – brak ruchu plemników
- Teratozoospermia – nieprawidłowa budowa plemników
W sytuacji nieprawidłowego składu nasienia, dodatnich posiewów oraz udokumentowanych niepowodzeń w rozrodzie są wskazania do rozszerzenia diagnostyki andrologicznej. Ustalone algorytmy postepowania są przyjęte przez wszystkie najważniejsze towarzystwa medyczne światowe i europejskie, a Polskie Towarzystwo Andrologiczne (PTA) i Polskie Towarzystwo Urologiczne (PTU) w całości przejęły wytyczne Europejskiego Towarzystwa Urologicznego (EAU Guidelines on Male Infertility). Oznacza to, że polski pacjent jest dokładnie tak samo diagnozowany i leczony, jak w całej Europie.
Przyczyny niepłodności męskiej
(wg Nieschlag i wsp 2010) [EAU Guidelines on Male Infertility, 2018]
| rozpoznanie | pacjenci (wszyscy grupa 12 945 pacjentów) | pacjenci z azoospermią (grupa 1 443 pacjentów) |
|---|---|---|
| Niepłodność z powodu znanej (możliwej) przyczyny | 42.6% | 42.6% |
| Niezstąpienie jądra (wnętrostwo) | 8.4 | 17.2 |
| Żylaki powrozka nasiennego (Varicocele) | 14.8 | 10.9 |
| Przeciwciała przeciwplemnikowe | 14.8 | (-) |
| Nowotwory jąder | 1.2 | 2.8 |
| Niepłodność idiopatyczna (o nieustalonej przyczynie) | 30.0 | 13.3 |
| Inne | 5.0 | 1.2 |
| Hypogonadyzm | 10.1 | 16.4 |
| Zespół Klinefeltera 47,XXY | 2.6 | 13.7 |
| Mężczyzna 46,XX | 0.1 | 0.6 |
| Hypogonadyzm pierwotny o nieznanej przyczynie | 2.3 | 1.9 |
| Hypogonadyzm hypogonadotropowy wtórny | 1.6 | 1.9 |
| Zespół Kallmanna | 0.3 | 0.4 |
| Idiopatyczny Hypogonadyzm hypogonadotropowy | 0.4 | 0.4 |
| Wtórna do operacji przysadki mózgowej | <0.1 | 0.3 |
| Hypogonadyzm późny | 2.2 | (-) |
| Konstytucjonalne opóźnienie dojrzewania płciowego | 1.4 | (-) |
| Inne | 0.8 | 0.8 |
| Choroby ogólne / układowe | 2.2 | 0.5 |
| Nowotwory złośliwe | 7.8 | 12.5 |
| Guzy jąder | 5.0 | 4.3 |
| Chłoniaki | 1.5 | 4.6 |
| Białaczki | 0.7 | 2.2 |
| Mięsaki | 0.6 | 0.9 |
| Zaburzenia erekcji / ejakulacji | 2.4 | (-) |
| Niedrożność dróg wyprowadzających plemniki | 2.2 | 10.3 |
| Po wasektomii (przecięcie nasieniowodów antykoncepcja) | 0.9 | 3.0 |
| Mukowiscydoza – wrodzona agenezja nasieniowodów | 0.5 | 3.0 |
| Inne | 0.8 | 1.9 |
Wywiad
Mnogość chorób wymaga szerokiego wieloczynnikowego podejścia do diagnostyki niepłodnego mężczyzny. Bardzo ważny jest wywiad analizujący nie tylko aktualny stan zdrowia, ale także choroby z okresu noworodkowego, dziecięcego, przebieg pokwitania i wiek zakończenia dojrzewania płciowego. Także uwarunkowania w rozumieniu szeroko pojętej rodziny – nie tylko płodność rodzeństwa, ale także krewnych męskich ze strony ojca i matki – mogą nasunąć przypuszczenie o przyczynach uszkodzenia spermatogenezy i ukierunkować precyzyjnie diagnostykę. Pozwala to na ograniczenie ilości badań dodatkowych , znaczące skrócenie czasu leczenia i ostatecznej decyzji co do metody rozrodu – sposób naturalny, inseminacja, czy techniki pozaustrojowe (IVF, ICSI).
Przyczyny niewydolności jąder (uszkodzenie produkcji plemników (spermatogenezy) [EAU 2018]
Wrodzone:
- brak jader (anorchia),
- dysgenezja jąder / wnętrostwo,
- zaburzenia genetyczne (nieprawidłowy kariotyp, delecja chromosomu Y).
Nabyte:
- uraz,
- skręt jądra,
- zmiany pozapalne (głównie poświnkowe zapalenie jąder),
- czynniki egzogenne (leki, cytostatyki, anaboliki, energia promienista, ciepło),
- choroby systemowe (marskość wątroby, niewydolność nerek),
- nowotwory jąder (znacznie zwiększone ryzyko nowotworów jader u niepłodnych mężczyzn w porównaniu z populacją),
- żylaki powrozka nasiennego (varicocele),
- operacje mogące uszkodzić ukrwienie jąder prowadzące do zaniku jąder (przepuklina pachwinowa, operacje w obszarze krocza, miednicy mniejszej i przestrzeni zaotrzewnowe, operacje naczyniowe).
O nieustalonej przyczynie:
- nieznana etiologia,
- nieznana patogeneza.
Badania
Badanie przedmiotowe:
- ogólne - ma na celu weryfikację stanu zdrowia mężczyzny, łącznie z oceną jamy ustnej,
- szczegółowe – ocena zewnętrznych narządów płciowych, zaawansowania dojrzewania płciowego, ocena prącia, pojemności jąder, ocena prostaty (badanie DRE, inaczej per rectum – tzn. przez odbyt – jest to jedyna możliwość zbadania nieinwazyjnego gruczołu krokowego i analiza jego chorób).
Badania dodatkowe
Oprócz wspomnianego dwukrotnego badania nasienia, w tym przynajmniej jedno obowiązkowo z posiewem, liczba i rodzaj, a także łatwa dostępność badań diagnostycznych w klinice niepłodnego mężczyzny stale powiększa się w miarę postępu wiedzy andrologicznej. Jednak zawsze warto zainwestować więcej analitycznej uwagi i czasu (a także środków finansowych) na wybranie odpowiednich testów dla danego pacjenta andrologicznego, ponieważ takie podejście znakomicie przybliża moment ustalenia rozpoznania i adekwatnej terapii. Zdecydowanie wpływa na przyśpieszenie osiągnięcia finalnego celu – urodzenie przez partnerkę zdrowego dziecka - tak szybko jak to jest możliwe, z jak najmniejszym obciążeniem medycznym. Czas jest tu wartością najważniejszą i nie można go niepotrzebnie tracić. Nieodzowna jest tu współpraca zespołowa (lekarze wielu specjalności - diagności), co potwierdzają pozytywne doświadczenia nie tylko ze świata, ale także ośrodków krajowych, że takie podejście daje najszybciej i najwięcej ciąż oraz urodzonych dzieci (ang. take-home baby, dosł. zabranych do domu z oddziału położniczego).
Badania dodatkowe w diagnostyce niepłodnego mężczyzny
Badania obrazowe:
- USG układu moczowo-płciowego
- TRUS (przezodbytnicza ocena prostaty, pęcherzyków nasiennych)
- RTG klatki piersiowej
- Tomografia komputerowa (CT)
- Rezonans magnetyczny (MRI)
Badania laboratoryjne:
- hormonalne
- biologiczne markery nowotworowe (zwiększone ryzyko nowotworów jąder u niepłodnych mężczyzn)
- morfologia, biochemia
Badania infekcyjne:
- posiewy nasienia (bakterie, grzyby)
- posiewy moczu (bakterie, grzyby)
- chlamydia
- mycoplasma
- ureaplasma
Badania genetyczne:
- kariotyp (cytogenetyka)
- kelecja chromosomu Y w obszarze AZF
- mutacja w genie CFTR (mukowiscydoza)
Obrazowanie dolnych dróg moczowych:
- endoskopia
- badanie urodynamiczne
Terapia
Po analizie badań dodatkowych u 2/3 pacjentów można zaplanować leczenie, mające na celu poprawę osobniczego potencjału płodności mężczyzny. Ostatecznie, może to wpłynąć na zmianę wstępnej kwalifikacji do protokołu rozrodu wspomaganego medycznie , np. z zapłodnienia pozaustrojowego na inseminację domaciczną, albo dać podstawy w wybranych przypadkach do przedłużenia starań o naturalne poczęcie.
Leczenie zabiegowe
Przy rozpoznaniu wad rozwojowych (niezstąpienie jąder, żylaki powrózka nasiennego, torbiel pośrodkowa stercza, torbiel nasienna), nabytych (pourazowy lub pozapalny zanik jądra; stulejka) czy rozrostowych (guz jądra) postępowaniem z wyboru jest chirurgia. Podejrzenie guza jądra wymaga natychmiastowego skierowania do oddziału urologii w celu wykonania pilnej orchidektomii i ewentualnego wdrożenia celowanego leczenia onkologicznego. Bezwzględnym wymogiem jest zabezpieczenie nasienia lub tkanki jądrowej na poczet przyszłych starań o ciążę (krioprezerwacja w temperaturze ciekłego azotu: minus 196 stopni C). Jądro o lokalizacji pozamosznowej sprowadza się do moszny bądź usuwa w przypadku niedorozwoju. Żylaki powrózka nasiennego (varicocele) stopniu klinicznego zaawansowania II i III, z reguły podlegają operacji, ponieważ dowiedziono ich szkodliwy wpływ na biologię jądra w zakresie hormonalnym i produkcji plemników. W tej patologii najlepszą techniką zabiegową, zalecaną przez EAU, jest operacja mikrochirurgiczna z wykorzystaniem mikroskopu operacyjnego (varicocele microsurgical ligation) z uwagi na najniższy procent nawrotów żylaków (0.8-4% vs laparoskopia 3-7% vs radiologiczna embolizacja 3.8-10%) [EAU, 2018]. Jądra zanikowe usuwa się z powodów immunologicznych i jako potencjalnie zagrożone ryzykiem nowotworzenia. Stulejka jako przyczyna infekcji w nasieniu i potencjalna raka prącia w przyszłości wymaga resekcji (obrzezanie – circumcisio). Patologie dotyczące gruczołu krokowego - torbiel pośrodkowa stercza (INC, intraprostatic midline cyst) i zarośnięcie przewodów wytryskowych (EDO, ejaculatory duct obstruction) - leczy się przy pomocy przezcewkowej endoskopowej resekcji wzgórka nasiennego (TURED), która ma za zadanie udrożnienie dróg wyprowadzających plemniki.
Leczenie infekcji
Stwierdzone infekcje w obrębie układu moczowo-płciowego leczy się celowanymi lekami, zwracając także uwagę na czynniki promujące (np. kamica układu moczowego, cukrzyca). Duży nacisk kładzie się na profilaktykę zapaleń – unikanie ryzykownych zachowań seksualnych, używanie prezerwatyw, szczepień przeciw wirusowemu zapaleniu wątroby typ A i B (WZW A; WZW B) czy przeciw wirusowi brodawczaka ludzkiego (HPV). Także stosowanie leków roślinnych o udowodnionym działaniu przeciwbakteryjnym, bakteriostatycznym przeciwzapalnym (żurawina wielkoowocowa, palma sabalowa, wierzbownica), które są wytwarzane przemysłowo jako standaryzowane produkty lecznicze i takie są polecane przez towarzystwa związane z leczeniem niepłodności.
Leczenie hormonalne
Zaburzenia hormonalne wyrównuje się stosując farmakoterapię. Stosując gonadotropiny, a także leki z grupy empirycznych, u wybranych chorych można pobudzać spermatogenezę, co finalnie wpływa na jakość nasienia. Przyjmuje się , że leczenie nie powinno przekraczać 6 miesięcy, jeśli nie stwierdza się przynosi znamiennej poprawy spermiogramu.
Witaminy i mikroelementy
Zażywanie witamin i mikroelementów na poprawę płodności generalnie jest zalecane, chociaż tzw. „mocne dowody” w postaci randomizowanych prac badawczych (EBM, ang. evidence based medicine, medycyna oparta na faktach ) wykazanych w analizach bazy Cochrane nie są liczne. Nie mniej, dane z wielu publikacji (o typie ABM, ang. authority based medicine, medycyna oparta o autorytety) wykazują, że takie postepowanie nawet w monoterapii poprawia jakość nasienia i koreluje dodatnio z liczbą zapłodnień i finalnie urodzeń w grupie stosujących takie preparaty. Zaleca się, aby były to produkty standaryzowane, o stałym składzie, skonstruowanym w oparciu o badania kliniczne, co gwarantują jedynie fabryki farmaceutyczne.
Leczenie zaburzeń seksualnych
Patologie w obszarze życia seksualnego są także przyczynami niepowodzeń rozrodu, spowodowanymi brakiem kontaktu nasienia z komórką jajową. Dysfunkcja erekcyjna (brak lub niepełny wzwód), wytrysk przedwczesny, wytrysk opóźniony lub obniżenie czy brak popędu (libido) wymagają leczenia zarówno farmakologicznego jak i ścisłej współpracy z seksuologiem.
Inseminacja
Jest po podanie specjalnie przygotowanego nasienia (preparatyka) do jamy macicy w okresie owulacji. Są terapie ginekologiczne poprawiające jakość jajeczkowania, zatem tu podstawowym warunkiem sukcesu jest prawidłowa współpraca ginekolog-androlog. Historycznie pierwsze inseminacje wykonywano już w XIX wieku nasieniem świeżym. Klasyczne kwalifikacyjne parametry semenologiczne to: co najmniej 10 milionów plemników w 1 mililitrze, dobry ruch i dobra morfologia, jałowy posiew. Współczesne możliwości preparowania nasienia z dodatkami odpowiednich mediów zwiększają aktywność zapładniającą, stąd dopuszcza się próbki o niższej jakości. Poniżej 5 milionów skuteczność inseminacji zdecydowanie obniża się, stąd zalecenia rozważenia zapłodnienia pozaustrojowego.
Azoospermia
Brak plemników w nasieniu jest najtrudniejszym problemem diagnostycznym. W populacji występuje u 1% mężczyzn, podczas gdy w grupie diagnozowanych z powodu niepłodności sięga 10-15%. Przyczynami azoospermii są zaburzenia związane z produkcją plemników, nieprzeszkodowa 2/3 przypadków (NOA, ang non-obstructive azoospermia) - spowodowana przez czynniki genetyczne, jatrogenne, zaburzenia hormonalne, wady rozwojowe oraz obstrukcyjna, przeszkodowa 1/3 przypadków (OA, ang. obstructive azoospermia) - wtórna do przeszkód w drogach wyprowadzających plemniki (wady rozwojowe, pooperacyjna, mukowiscydoza, zwężenia pozapalne). Przez lata diagnostyka była ograniczona, a leczenie praktycznie niemożliwe. Biopsję jądra (pierwsza na świecie 1940, USA) wykonywano dla potwierdzenia całkowitego braku komórek rozrodczych w gonadzie męskiej lub w sytuacji podejrzenia patologii z obszaru onkologicznego. Dopiero rozwój wiedzy na temat rozrodu człowieka, a przede wszystkim technik zapłodnienia pozaustrojowego IVF (ang. in-vitro fertilization), zwłaszcza IVF-ICSI (ang. Intracytoplasmic sperm Injection, docytoplazmatyczne wstrzyknięcie plemnika) spowodowało przełom w podejściu do mężczyzny z azoospermią. Pozyskanie z najądrza lub z jader plemników, z zastosowaniem biopsji umożliwia przeprowadzenie procedury ICSI, dając szansę na ciąże i radość z bycia ojcem mężczyzn uprzednio wykluczanych z rozrodu.
| Procedura | Świat | Polska |
|---|---|---|
| Zapłodnienie pozaustrojowe IVF | 1978 - Wielka Brytania Prof. RG Edwards, Dr P.Steptoe |
1987 – Białystok Prof. M Szamatowicz |
| IVF-ICSI | 1992 – Bruksela, Belgia G Palermo |
1995 – Warszawa, Przychodnia Lekarska nOvum Dr K Kozioł, Dr P Lewandowski |
| IVF-ICSI plemniki pozyskane z jądra droga punkcji przezskórnej (TESA) | 1993 – R Schoysman | 1996 - Warszawa, Lekarska Przychodnia nOvum Dr JK Wolski, Dr K Kozioł, Dr P Lewandowski, Dr B Biarda |
| IVF-ICSI plemniki pozyskane z najądrza drogą punkcji przezskórnej (PESA) | 1994 – P Shrivastav | 996 - Warszawa, Lekarska Przychodnia nOvum Dr JK Wolski, Dr K Kozioł, Dr P Lewandowski, Dr B Biarda |
| IVF-ICSI plemniki pozyskane z jądra drogą otwartej biopsji z użyciem mikroskopu operacyjnego (micro-TESE) – najskuteczniejsza pod względem pozyskania komórek rozrodczych i zalecana jako No 1 wg wytycznych EAU | 1998 – Nowy Jork, USA Prof. PN Schlegel |
2012 - Warszawa, Przychodnia Lekarska nOvum Dr JK Wolski, Dr K Kozioł, Dr P Lewandowski, Dr B Biarda |
Przed włączeniem mężczyzny z azoospermią do rozrodu wspomaganego IVF z użyciem plemników pozyskanych z najądrza lub z jądra, należy przeprowadzić bardzo szczegółową diagnostykę, której algorytm jest zawarty we wspomnianych wytycznych Europejskiego Towarzystwa Urologicznego, przyjętych przez polskich andrologów w całości. Niestety, nie wszyscy mężczyźni są potem kwalifikowani do biopsji z intencją znalezienia plemników do ICSI. Aktualna wiedza o biologicznych uwarunkowania niepłodności człowieka daje pojęcie o niekorzystnych skutkach nieprawidłowego włączenia do rozrodu: brak ciąży, poronienia lub urodzenie chorego dziecka.
Podsumowanie
- Niepłodność w obrębie pary, zgodna z definicją WHO, zawsze powinna skutkować równoległą diagnostyką kobiety i mężczyzny.
- Przyczyny niepłodności dotyczą praktycznie w równym procencie obu stron.
- Szczegółowe algorytmy diagnostyczne i lecznicze oraz rozwój technik zapłodnień pozaustrojowych pozwalają na skuteczne włączenie kolejnych grup niepłodnych mężczyzn, uprzednio dyskwalifikowanych z rozrodu.
www.znanylekarz.pl/jan-karol-wolski
Zaloguj się na forum i skorzystaj z bezpłatnej konsultacji lekarskiej:
www.nasz-bocian.pl/forum-eksperci
Zobacz też: